SUGESTÃO DE UM PROTOCOLO FARMACOLÓGICO PARA O CONTROLE DA DOR DECORRENTE DA EXODONTIA DE TERCEIROS MOLARES MANDIBULARES INCLUSOS
TRABALHO PUBLICADO NA REVISTA PAULISTA DE ODONTOLOGIA
ALMEIDA , F.M, ANDRADE, E.D., RANALI, J., ARATO, L., "SUGESTÃO DE UM PROTOCOLO FARMACOLÓGICO PARA O CONTROLE DA DOR DECORRENTE DA EXODONTIA DE TERCEIROS MOLARES MANDIBULARES INCLUSOS ".Revista Paulista de Odontologia no.1, jan-fev, 2000
A PHARMACOLOGICAL REGIMEN TO PAIN RELIEF AFTER IMPACTED LOWER THIRD MOLAR SURGERY
AUTORES:
Fernando Mendes de ALMEIDA*
Eduardo Dias de ANDRADE**
José RANALI***
Liliane ARATO****
KEY WORDS: Betametasona, Exodontia de Terceiros Molares, Anestésicos Locais.
RESUMO: O objetivo do presente estudo foi avaliar, de forma comparativa, a eficácia de um protocolo farmacológico — betametasona 4 mg como medicação pré-operatória e a bupivacaína 0,5% com adrenalina 1:200.000 como solução anestésica — comparado a outro regime, onde foi empregado a mesma dosagem de betametasona, porém agora em conjunto com a prilocaína 3% associado à felipressina 0,03 UI, sobre a intensidade de dor decorrente da remoção de terceiros molares mandibulares inclusos. A amostra consistiu de 30 indivíduos com indicação da exodontia de ambos os terceiros molares mandibulares, em situações de inclusão semelhantes, nos quais a dor pós-operatória foi avaliada através de uma escala analógica visual de 100 mm e pelo consumo de analgésicos. Ao final do experimento, os pacientes foram questionados quanto à preferência por um dos tratamentos empregados. Os resultados indicaram uma menor intensidade de dor quando era empregada a betametasona em conjunto com a bupivacaína, nas primeiras 24 horas pós-cirúrgicas. Quanto à preferência pelo tratamento, 24 pacientes (80%) preferiram aquele onde foi empregado betametasona/bupivacaína, enquanto que apenas 6 pacientes (20%) preferiram a o tratamento com betametasona/prilocaína. Concluiu-se que apesar de ambos os tratamentos serem efetivos, o protocolo composto pela betametasona associada à bupivacaína parece constituir-se na melhor opção para o controle da dor nas primeiras 24 horas após a remoção de terceiros molares mandibulares inclusos.
ABSTRACT: The objective of the present study was to investigate the efficacy of a pharmacological regimen of 4mg bethametasone (orally), associated with two different anesthetic solutions: prilocaine 3% and bupivacaine 0,5% on pain after removal of impacted mandibular third molars. The population consisted of 30 individuals who needed removal of 2 identically, impacted third molars. Each patient served as his own control as the teeth were removed in 2 sittings with either prilocaine or bupivacaine. Bethametasone was given.one hour before each surgery regardless the side operated. Post-operatory pain was evaluated through a 100 milimeter visual analog scale and analgesic (dipyrone) consumption. At the end of this study the patients were asked for their preference in terms of side operated.The results showed that the association bethametasone/bupivacaine led to less pain in comparison with the same bethametasone associated with prilocaine in the first 24 hs after surgery. Twenty-four patients (80%) prefered the bethametasone/bupivacaine association while only six patients (20%) prefered the other association. We concluded that both treatments are effective on pain reduction, but bethametasone plus bupivacaine is far away more efficient in preventing this complaint on the first 24 hours after third molar surgery.
*Professor Adjunto do Departamento de Ciências Fisiológicas – Área de Farmacologia – da Universidade Federal de Goiás.
**Professor Titular da Área de Farmacologia, Anestesiologia e Terapêutica da Faculdade de Odontologia de Piracicaba – Unicamp.
*** Professor Titular da Área de Farmacologia, Anestesiologia e Terapêutica da Faculdade de Odontologia de Piracicaba – Unicamp.
****Professora Assistente do Departamento de Ciências Fisiológicas – Área de Fisiologia – da Universidade Federal de Goiás.
INTRODUÇÃO:
A dor tem sido descrita como uma experiência desagradável, tanto em nível sensorial quanto psicológico, associada ou não ao dano tecidual. Tendo como modelo de estudo a remoção de terceiros molares mandibulares inclusos, diferentes protocolos medicamentosos já foram testados em estudos prévios, objetivando um controle adequado do edema e da dor de caráter inflamatório, na tentativa de propiciar um período pós-operatório de melhor qualidade ao paciente (ALMEIDA e ANDRADE2, 1992; CAMPBELL et al3, 1990; HYRKÄS et al12, 1994; PEDERSEN16, 1985; SEYMOUR et al18, 1982; SKEJELBRED e LOKKEN19, 1982; VAN der ZWAN et al23, 1982 ).
Entre as inúmeras drogas com propriedades antiálgicas e antiinflamatórias, os glucocorticóides parecem se destacar por apresentarem uma maior potência de ação na atenuação do edema e da dor decorrentes desta intervenção cirúrgica odontológica, especialmente a dexamentasona e betametasona, que apresentam uma meia-vida plasmática e tecidual mais prolongada (ALMEIDA e ANDRADE2 ,1992; NEUPERT et al14,1992; OLSTAD e SKJELBRED15, 1986; PEDERSEN16, 1985).
Nas exodontias de terceiros molares manbibulares inclusos, assim como em outras cirurgias da cavidade oral, a dor atinge sua maior intensidade no período compreendido entre 8 a 12 horas pós-operatórias (TRIEGER e GILLEN22, 1979). Em função disto, cada vez mais tem se empregado as preparações anestésicas locais de longa duração de ação, como as que contém bupivacaína em sua composição, na tentativa de se reduzir o consumo de analgésicos no período pós cirúrgico (DIONNE et al8, 1984; ROSENQVIST et al17, 1988).
Nesta direção, o objetivo deste trabalho foi comparar a eficácia de dois regimes farmacológicos, empregados no controle da dor decorrente da exodontia de terceiros molares mandibulares inclusos, ambos incluindo a betametasona como medicação pré-operatória, diferindo apenas com relação às soluções anestésicas empregadas no ato cirúrgico: prilocaína 2% com felipressina 0,03 UI ou bupivacaína 0,5% com adrenalina 1:100.000. Esperava-se com isto estabelecer um novo protocolo, que parece ainda não ter sido descrito na literatura, para ser empregado neste tipo de intervenção cirúrgica odontológica, onde geralmente a dor e o edema se manifestam com maior intensidade.
MATERIAL E MÉTODO
Amostra
A população estudada consistiu de 30 indivíduos, sendo 17 do sexo feminino e 13 do sexo masculino, na faixa etária de 16 a 22 anos, com indicação para a remoção bilateral dos terceiros molares mandibulares em posições de inclusão similares (mesioangular), de modo que cada paciente constituiu-se no seu próprio controle. Pela anamnese, constatou-se que nenhum deles fazia uso de qualquer tipo de medicamento e não apresentavam nenhuma condição que contra-indicasse o uso da betametasona ou das soluções anestésicas locais testadas. Uma vez esclarecidos sobre os objetivos da pesquisa e dos possíveis benefícios e riscos associados aos tratamentos propostos, os pacientes assinaram um termo de informação e consentimento pós-informação para pesquisa clínica, de acordo com a Resolução 1/88 do Conselho Nacional de Saúde do Ministério da Saúde do Brasil. No caso de menores, foi colhida a assinatura de seu responsável legal.
Tratamentos
Independentemente do lado operado, todos os pacientes receberam como pré-medicação 4 mg de betametasona por via oral (2 comprimidos de Celestoneâ 2 mg – Schering Ind. Química e Farmacêutica ), em dose única, uma hora antes do ato cirúrgico.
Para a anestesia local, duas distintas soluções anestésicas locais foram utilizadas, respeitando-se o volume de 4,5 mL, sendo 2 tubetes (3,6 mL) injetados para o bloqueio dos nervos alveolar inferior e lingual, e 1/2 tubete (0,9 mL) reservado para o bloqueio do nervo bucal. Em uma das cirurgias, injetou-se cloridrato de prilocaína associado com 0,03 UI de felipressina (Citanest â - Astra Química e Farmacêutica Ltda). Na outra utilizou-se bupivacaína 0,5% com epinefrina 1:200.000 (Neocaínaâ - Cristália Produtos Químicos e Farmacêuticos Ltda).
As cirurgias, os lados a serem operados em primeiro lugar e as preparações anestésicas utilizadas foram distribuídos ao acaso. Após cada operação, os pacientes receberam 10 comprimidos de 500 mg de dipirona sódica (Novalginaâ – Hoechst Marion Roussel S/A) como medicação analgésica de suporte, com instruções de anotar a quantidade de dor que sentiam a cada vez que necessitassem tomar um comprimido do analgésioco. Para tal, empregou-se uma escala analógica visual horizontal de 100mm.
Procedimentos Cirúrgicos
Inicialmente, procedeu-se a remoção de placa bacteriana por meio de um jato de bicarbonato (Profi IIâ – Dabi Atlante S/A), para, em seguida, o paciente fazer um bochecho vigoroso, pelo tempo de um minuto, com 50mL de uma solução de digluconato de clorexidina 0,12%, preparada em farmácia de manipulação. Para a anti-sepsia extraoral foi empregada uma solução de iodo polividona (Laboriodineâ – Glicolabor Indústria Farmacêutica Ltda).
As intervenções cirúrgica tiveram início 1 hora após os voluntários terem tomado a dose de 4 mg de betametasona, sendo realizadas pelo mesmo operador e auxiliar — obedecendo à técnica preconizada pela Área de Cirurgia Buco-Maxilo-Facial da Faculdade de Odontologia de Piracicaba-Unicamp. Todas as intervenções ocorreram no período matutino (entre 8 e 9 horas) com o objetivo de minimizar os efeitos da betametasona sobre o eixo hipotálamo-hipófise-adrenal (HHA).
Ao final de cada ato cirúrgico, que apresentaram uma duração média de 20 a 30 minutos, os pacientes receberam uma ficha para que pudessem anotar os episódios de dor pós-operatória, sendo que cada anotação representava o consumo de 1 comprimido de analgésico (dipirona sódica 500 mg). Cinco dias após as intervenções, os pacientes retornavam para a remoção de sutura e devolução das fichas de avaliação. O intervalo entre as exodontias foi no mínimo de 3 semanas.
Avaliação da dor
A dor foi avaliada pelas anotações feitas na escala analógica visual (EAV) e pelo número de comprimidos de analgésico consumido. A escala continha, em sua extremidade esquerda, os dizeres "nenhuma dor" e, na extremidade direita, os dizeres "dor insuportável". Cada ficha de avaliação continha diversas escalas analógicas visuais, sendo o paciente instruído a toda vez que necessitasse tomar um comprimido analgésico, assinalasse na escala a "intensidade" de dor experimentada naquele momento, bem como a hora do dia em questão (as anotações eram feitas no dia da operação e no dia subseqüente à mesma). Ao final do experimento, os pacientes eram questionados sobre sua preferência por um dos tratamentos, dado este também anotado na ficha de avaliação.
Os valores obtidos para a medida da "intensidade" de dor pós-operatória e para o consumo de analgésico, receberam um tratamento estatístico, através do teste não-paramétrico de Wilcoxon (Wilcoxon signed rank test) para amostras selecionadas.
RESULTADOS
1. Intensidade da dor pós-operatória (no mesmo dia da intervenção cirúrgica)
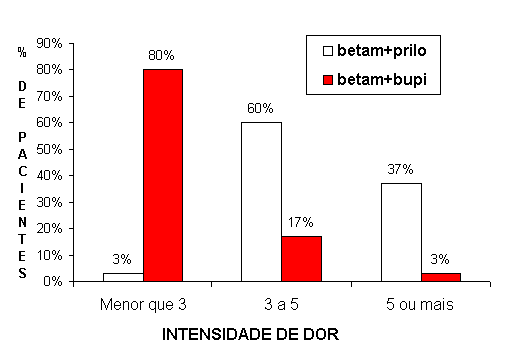
A intensidade da dor foi assinalada em um dos pontos da escala analógica visual (numerada de 0 a 10), inclusa na ficha de avaliação. Para a análise dos resultados, foram considerados os seguintes intervalos da escala (intensidade de dor menor do que 3; de 3 a 5 (exclusive); 5 ou mais). A Tabela 1 mostra a intensidade de dor assinalada pelos pacientes da amostra, no dia da intervenção cirúrgica, em função dos tratamentos a que foram submetidos.
TABELA 1 - Intensidade de dor (intervalos da escala analógica visual), assinalada pelos pacientes (n), no mesmo dia da exodontia, em função dos tratamentos.
|
Intensidade de dor (intervalos da EVA) |
Betametasona e PRILOCAÍNA |
Betametasona e BUPIVACAÍNA |
|
menor do que 3 |
1 |
24 |
|
3 a 5 (exclusive) |
18 |
5 |
|
5 ou mais |
11 |
1 |
|
Total |
30 |
30 |
De acordo com os dados da Tabela 1, a distribuição da quantidade de dor é muito diferente quando se consideram os dois tratamentos. A intensidade da dor nos pacientes tratados com betametasona/bupivacaína situa-se tipicamente no zero da escala (80% dos pacientes da amostra anotaram menor do que 3), enquanto que a distribuição da intensidade de dor nos pacientes tratados com betametasona/prilocaína situa-se tipicamente no meio da escala (60% da amostra anotaram de 3 a 5, exclusive). O teste para dados não pareados de Wilcoxon confirmou que a intensidade da dor pós-operatória é influenciada pelo tratamento empregado (p<0,001).
A Figura 2 ilustra melhor a diferença de intensidade de dor dos pacientes, no mesmo dia da intervenção cirúrgica, em função do tratamento.

Figura 2 - Intensidade de dor (intervalos da escala analógica visual), assinalada pelos pacientes (em %), no mesmo dia da exodontia, em função do tratamento.
2. Consumo de analgésico (no mesmo dia da intervenção cirúrgica)
A Tabela 2 mostra que a média do consumo de analgésico pelos pacientes tratados com betametasona/prilocaína foi de 2,3 comprimidos. Apenas 1 paciente da amostra — o que representa 3,33% — não tomou a droga analgésica no mesmo dia da cirurgia. Quando o tratamento consistiu no emprego da betametasona/bupivacaína, o consumo médio de analgésico foi de 0,2 comprimido, sendo que 80% da amostra (n=24) não tomaram nenhuma dose de dipirona sódica. Da mesma forma, o teste não paramétrico de Wilcoxon indicou que a quantidade de comrimidos de analgésico ingeridos é influenciada pelo tratamento (p<0,001).
Tabela 2- Média de consumo de analgésicos(expressa em número de comprimidos) anotada pelos pacientes no dia da cirurgia, de acordo com o tratamento empregado.
|
Betametasona/prilocaína |
Betametasona/bupivacaína |
|
|
Média de consumo de analgésicos (comprimidos) |
2,3 |
0,2 |
3. Intensidade da dor pós-operatória (no dia seguinte à intervenção cirúrgica)
Os mesmos intervalos foram considerados para esta avaliação. Os dados obtidos podem ser vistos na Tabela 3, sugerindo que no dia que se seguiu à cirurgia tivemos uma situação inversa à já descrita para o dia da intervenção, ou seja, os pacientes que receberam a combinação betametasona/prilocaína apresentaram um quadro de menor quantidade de dor em relação à aqueles que receberam betametasona/bupivacaína, sendo que esta diferença foi estatisticamente significante (p<0,001), confirmada pelo teste nào paramétrico de Wilcoxon.
TABELA 3 - Intensidade de dor (intervalos da escala visual analógica), assinalada pelos pacientes (n), no dia subseqüente ao da cirurgia, em função dos tratamentos.
|
Intensidade de dor (intervalos da EVA) |
Betametasona e PRILOCAÍNA |
Betametasona e BUPIVACAÍNA |
|
menor do que 3 |
11 |
6 |
|
3 a 5 (exclusive) |
19 |
22 |
|
5 ou mais |
0 |
2 |
|
Total |
30 |
30 |
A Figura 3 ilustra melhor a intensidade de dor dos 30 pacientes da amostra, no dia subseqüente à intervenção cirúrgica, quando tratados com a betametasona e soluções anestésicas locais à base de prilocaína ou bupivacaína.
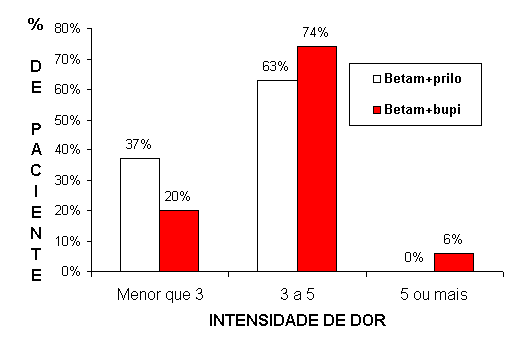
FIGURA 3 - Intensidade de dor (intervalos da escala analógica visual), assinalada pelos pacientes (em %), no dia subseqüente ao da exodontia, em função do tratamento.
4. Consumo de Analgésico (no dia seguinte à intervenção cirúrgica)
Quando os pacientes foram tratados a betametasona/prilocaína, o consumo médio de analgésico no dia que se seguiu à cirurgia foi de 1 comprimido por paciente, com 10 pacientes da amostra (33,3%) apresentando consumo zero. Já quando a betametasona/ bupivacaína era empregada, o consumo médio foi de 1,6 comprimido por paciente, sendo que 6 voluntários (20%) não fizeram uso da medicação. A Tabela 4 mostra estes dados, sendo que a diferença do consumo de dipirona sódica, em função dos tratamentos foi estatisticamente significante (p<0,01).
TABELA 4 – Média de consumo de analgésicos (em unidades de comprimidos) consumidos e anotadas pelos pacientes, de acordo com o tratamento empregado
|
Betametasona/prilocaína |
Betametasona/bupivacaína |
|
|
Média de consumo de analgésicos (comprimidos) |
1 |
1,6 |
5. Preferência pelo lado operado.
Ao final do experimento, os pacientes indicaram sua preferência com relação ao tratamento empregado na primeira ou segunda intervenção cirúrgica. Os resultados mostraram que 80% da amostra (n=24), sendo 13 pacientes do sexo feminino e 11 do sexo masculino) preferiram o lado onde a betametasona/bupivacaína foi utilizada, ou seja, apenas 6 pacientes (20%) preferiram o tratamento com betametasona/prilocaína, sendo que 4 destes 6 pacientes justificaram sua resposta, declarando que "prefeririam experimentar alguma dor ao invés daquela sensação anestésica prolongada".
DISCUSSÃO
A remoção de terceiros molares mandibulares ionclusos é uma intervenção freqüente em cirurgia oral e serve como um excelente modelo para se estudar a dor, que parece ser mais severa que aquela observada após uma gengivectomia, cirurgia periodontal à retalho ou apicetomia (SEYMOUR et al18, 1982).
A escala analógica visual é uma linha cuja extensão representa a ocorrência de experiências dolorosas pessoais. Torna-se um instrumento simples e sensível capaz de reproduzir através de um valor numérico, a severidade da dor experimentada pelo indivíduo. Esta escala pode ser usada para comparar a dor num mesmo paciente em momentos distintos assim como em diferentes situações, tendo sido empregada por autores de escolas norte-americanas e européias, para a avaliação da dor decorrente da exodontia de terceiros molares mandibulares inclusos (SKEJELBRED e LOKKEN19, 1982; DIONNE et al.8, 1984).
A eficácia dos glicocorticóides no controle ou atenuação da dor inflamatória aguda, decorrente da exodontia de terceiros molares mandibulares inclusos, parece ter sido mais uma vez comprovada no presente trabalho, confirmando os achados de outros autores que empregaram a betametasona ou outros glicocorticóides com potência de ação equivalente, no mesmo modelo de estudo (NATHANSON e SEIFERT13, 1964; HOOLEY e FRANCIS10, 1969; HOOLEY e HOHL11, 1974; SKEJELBRED e LOKKEN19, 1982; PEDERSEN16, 1985; ALMEIDA e ANDRADE2, 1992).
A lesão tecidual decorrente da remoção de terceiros molares mandibulares inclusos, desencadeia uma série de fenômenos inflamatórios em resposta à agressão — especialmente à partir do tecido conjuntivo que compõe o periósteo — com o objetivo principal de restabelecer as estruturas e funções da área atingida. Destes eventos, destaca-se a liberação de uma grande quantidade de mediadores químicos endógenos, oriundos da ativação de sistemas plasmáticos, macrófagos residentes e de algumas células sangüíneas que migram para o local inflamado, principalmente os neutrófilos. Como resultado, são gerados no local uma série de autacóides como a histamina, bradicinina, interleucina-1, prostaglandinas e leucotrienos, entre outros, que estimulam diretamente ou sensibilizam os nociceptores, acarretando a dor de carater inflamatório agudo.
A potência antiálgica da betametasona e de outros corticosteróides com potência de ação semelhante, pode ser então explicada pela propriedade que tais medicamentos apresentam em modular a síntese dos mediadores químicos responsáveis pela dor, particularmente a interleucina-1, prostaglandinas e leucotrienos.
Os resultados deste trabalho indicaram uma diferença nítida na quantificação da dor pelos indivíduos da amostra, quando comparados os dois tratamentos, dada pela análise das anotações na escala analógica visual e do consumo de analgésico no período pós-operatório.
No mesmo dia da intervenção cirúrgica, é nítida a maior eficácia do protocolo betametasona/bupivacaína, pois 80% dos pacientes que receberam este tratamento expressaram sua dor na faixa menor do que 3, além de praticamente não acusarem a necessidade do uso de medicação analgésica. Como parece estar bem estabelecido que na exodontia de terceiros molares mandibulares inclusos, a dor de manifesta mais intensamente nas primeiras 12 horas pós-operatórias, sendo o "pico" geralmente observado no período de 6 a 8 horas (COOPER e BEAVER6, 1976; CHAPNICK et al4, 1980; SEYMOUR et al18, 1982), entende-se a eficácia deste protocolo deve ser atribuída muito mais à maior duração de ação anestésica local da bupivacaína, do que propriamente à ação antiálgica da betametasona, pois este glicocorticóide foi empregado em ambos os protocolos experimentais. A propriedade da bupivacaína 0,5% com adrenalina 1:200.000 em propiciar um maior período pós-operatório com ausência de dor, observada neste ensaio clínico, encontra suporte nos trabalhos de outros autores, que empregaram a mesma preparação anestésica, observando um tempo médio de duração de ação em torno de 8 a 9 horas (DANIELSSON et al7, 1986; TEPLITSKY et al21, 1987; STOLF Fo. e RANALI20, 1990).
Com relação à solução anestésica à base de prilocaína, tendo a felipressina como agente vasoconstritor, observou-se um tempo médio de duração de ação anestésica de 4 horas e 34 minutos, similar aos obtidos por EPSTEIN9 (1969) e CHILTON5 (1971).
Contudo, o mesmo não ocorreu no dia sucedâneo ao da intervenção cirúrgica. Os resultados apontam um pequeno aumento na intensidade da dor quando os indivíduos receberam o tratamento com a betametasona/ bupivacaína, se comparado ao tratamento com a betametasona/prilocaína, expresso por meio das anotações na escala analógica visual e pelo consumo de analgésico (1 e 1,6 comprimidos, em média, respectivamente).
Este achado, controverso à primeira vista, pode talvez ser explicado pelo fato da grande maioria dos pacientes tratados com a betametasona/bupivacaína, não ter tido experimentado dor nas primeiras 24 horas pós-cirúrgicas, fazendo com que os mesmos negligenciassem algunas cuidados de ordem geral como o repouso, evitar exercícios físicos, dieta hiperproteica, etc.
De fato, esta suspeita foi confirmada quando os voluntários devolveram a ficha de avaliação, 5 dias após terem sidos submetidos à exodontia onde foi empregado o tratamento com a betametasona/bupivacaína. Neste momento, a maioria dos pacientes admitiu que realmente não seguiu à risca todas as recomendações feitas pelo pesquisador, pelo simples fato de não terem apresentado um maior grau de desconforto. Isto serve como alerta no sentido de que os cuidados gerais pós-operatórios devam ser enfatizados quando uma solução anestésica de longa duração é empregada.
Apesar de não ter sido objeto de avaliação na presente pesquisa, pode-se destacar que não foram observados quaisquer efeitos colaterais ou complicações durante o experimento, confirmando os achados de outros autores que empregaram a betametasona (VAN der ZWAN et al23, 1982; ALMEIDA e ANDRADE2,1992) ou a bupivacaína (STOLF FILHO e RANALI20, 1990; ABRAHÃO et al1, 1997)
Quando se pretende avaliar a dor através de tratamentos distintos e de forma comparativa, em humanos, é de extrema importância que se questione os voluntários com relação à preferência por um deles (PEDERSEN16, 1985). Nesta direção, a preferência claramente demonstrada pelos pacientes que participaram da amostra deste trabalho, a favor do tratamento que incluía a solução anestésica de bupivacaína, encontra suporte em outros estudos onde uma preparação anetésica de longa duração foi utilizada (TRIEGER e GILLEN22, 1979; DIONNE et al8, 1984).
Com base na experiência de que, na ausência de contra-indicações, uma dose única de glicocorticóides é praticamente desprovida de efeitos colaterais clinicamente significantes, aliado ao fato de que a bupivacaína apresenta uma baixíssima toxicidade, o protocolo farmacológico que inclui a administração de uma dose única de betametasona 4 mg, como medicação pré-operatória, aliada ao emprego de uma solução anestésica à base de bupivacaína 0,5% com adrenalina 1:200.000, constitui-se numa opção clinicamente segura quando se pretende controlar a dor decorrente da exodontia de terceiros molares mandibulares inclusos.
Referências Bibliográficas:
2. ALMEIDA FM & ANDRADE ED. Estudo clínico comparativo dos efeitos de duas preparações de betametasona, sobre o edema, trismo e dor, decorrentes da remoção de terceiros molares retidos. Rev paul Odontol v.14, n.1, p. 26-33, 1992
3. .Campbell WI, Kendrick RW, Patterson C. Intravenous diclofenac sodium. Does its administration before operation suppress postoperative pain? Anaesthesia v.45, n. 9, p. 763-766, 1990.
4. Chapnick P, Baker G, Munroe CO. Bupivacaine anaesthesia in oral surgery. J Can dent Ass v. 46, n.7, p. 441-443, 1980.
5. CHILTON NW. Clinical evaluation of prilocaine hydrocloride 4% solution with and without epinephrine. J Am dent Ass v. 83, n.1, p. 149-154, 1971.
6. COOPER SA & BEAVER WT. A model to evaluate mild analgesics in oral surgery outpatients. Clin Pharm Therap v 20, n.2, p. 241-250, 1976.
7. DANIELSSON K, EVERS H, HOLMLUND A, KJELLMAN AN, PERSSON NE. Long-acting local anesthetics in oral surgery. Clinical evaluation of bupivacaine and lidocaine for mandibular nerve block. Int. J. oral maxillofac Surg: v. 15, n.2, p.119-126, 1986.
8. DIONNE RA, WIRDZEK PR, FOX PC, DUBNER R. Suppression of postoperative pain by the combination of a nonsteroidal antiinflammatory drug, flurbiprofen, and a long-acting local anesthetic, etidocaine. J Am dent Ass v. 108, n. 4, p. 596-601, 1984.
9. EPSTEIN S. Clinical study of prilocaine with vaying concentrations of epinephrine. J Am dent Ass v. 78, n. 1, p. 85-90, 1969.
10. HOOLEY JR & FRANCIS FH. Betamethasone in traumatic oral surgery. J oral Surg: v. 27, n. 6, p. 398-403, 1969.
11. HOOLEY JR & HOHL TH. Use of steroids in the prevention of some complications after traumatic oral surgery. J oral Surg v. 32, n. 11, p. 864-866, 1974.
12. HYRKÄS T, YLIPAAVALNIEMI P, OIKARINEN VJ, PAAKKARI I. Effective postoperative pain prevention through administration of bupivacaine and diclofenac. Anesth Prog v. 41, n.1, p. 6-10, 1994.
13. NATHANSON NR & SEIFERT DM. Betamethasone in dentistry. Oral Surg v. 18, n. 6, p. 715-724, 1964.
14. NEUPERT EA, LEE JW, PHILPUT CB, GORDON JR. Evaluation of dexamethasone for reduction of postsurgical sequelae of third molar removal. J oral maxillofac Surg v. 50, n. 11, p. 1177-1182, 1992.
15. OLSTAD AO & SKJELBRED P. Comparison of the analgesic effect of a corticosteroid and paracetamol in patients with pain after oral surgery. Br J clin Pharmac v.22, n. 4, p. 437-442, 1986.
16. PEDERSEN A. Decadronphosphate in the relief of complaints after third molar surgery. Int J oral Surg v. 14, n. 3, p. 235-240, 1985.
17. ROSENQVIST JB, ROSENQVIST KI, LEE MKP. Comparison between lidocaine and bupivacaine as local anesthetics with diflunisal for postoperative pain control after lower third molar surgery. Anesth Prog v.35, n. 1, p. 1-4, 1988.
18. SEYMOUR RA, RAWLINS MD, ROWELL FJ. Dihydrocodeine induced hyperalgesia in pos-operative dental pain. Lancet v.1, p. 1425-1426, 1982.
19. SKEJELBRED P & LOKKEN P. Reduction of pain and swelling by a corticosteroid injected 3 hours after surgery. Eur j clin Pharmacol v. 23, n. 2, p. 141-146, 1982.
20. STOLF FILHO N & RANALI J. Avaliação comparativa da bupivacaína e lidocaína em anestesias de pacientes submetidos a cirurgias de 3os. molares inferiores inclusos. Revta Ass paul Cirurg Dent v. 44, n. 3, p. 145-148, 1990.
21. TEPLITSKY PE, HABLICHEK CA, KUSHNERIUK JS. A comparison of bupivacaine to lidocaine with respect to duration in the maxilla and mandible. J Can dent Ass v. 53, n. 6, p. 475-478, 1987.
22. TRIEGER N. & GILLEN G.H. Bupivacaine anesthesia and post-operative analgesia in oral surgery. Anesth. Prog v. 26, n. 1, p. 20-23, 1979.
23. VAN DER ZWAN J, BOERING G, WESSELING C, SIBIN-GA TS, WEELE LT. The lower third molar and antiphlogistics. Int J oral Surg v. 11, n. 6, p. 340-350, 1982.